L’arrivo della bella stagione e del caldo porta con sé un pericolo per la salute dei nostri cani: il “famigerato” forasacco.
I “FORASACCHI” non sono altro che le spighe di alcuni tipi di graminacee selvatiche e sono diffusi ovunque. Nel periodo primaverile-estivo si trovano in quantità massicce in campagna ma anche negli spazi verdi cittadini e lungo i marciapiedi.
Perché sono pericolosi i forasacchi?
La pericolosita’ dei forasacchi deriva dal fatto che una volta entrati in un apparato, difficilmente ne escono spontaneamente. Questo deriva da alcune loro peculiari caratteristiche:
- sono dotati di piccole dimensioni per cui possono entrare nelle diverse aperture naturali quali: cavità nasali, albero respiratorio, occhio, cavità orale, canale auricolare, vulva e prepuzio
- la loro superficie irregolare favorisce l’adesione. Aderiscono facilmente al pelo in mezzo al quale può nascondersi grazie anche alle sue piccole dimensioni. Riescono ad arrivare alla cute per poi forarla e penetrarla
- sono rivestiti da minuscole “spine/dentelli” posizionati in maniera tale da consentire l’avanzamento in una unica direzione. Questo è il motivo per cui il forasacco una volta entrato non torna mai indietro ma progredisce solo in avanti creando i famosi tragitti fistolosi, che rappresentano il suo percorso di avanzamento all’interno dell’organismo.
Ci sono cani maggiormente a rischio?
Tutti i cani di tutte le dimensioni e di tutte le razze sono a rischio per i forasacchi.
Le razze caratterizzate da pelo più folto e da orecchie pendule sono più predisposte ad avere forasacchi a localizzazione interdigitale (zampe), cutanea e auricolare.
Come posso capire se il mio cane ha un forasacco?
La sintomatologia ovviamente varia in base al punto di ingresso del forasacco e i sintomi possono essere ad insorgenza acuta ed improvvisa (es. forasacco nel naso o auricolare) oppure ad insorgenza lenta e progressiva (es. forasacco interdigitale, prepuziale o vaginale).
Quali sono le più comuni localizzazioni e sintomatologia associata?
CUTE e MUCOSE
Quando il forasacco rimane imprigionato nel pelo, arriva a penetrare la cute e crea il suo percorso (tragitto fistoloso) scavando negli strati muscolari più profondi.
Questo può verificarsi in qualunque parte della cute, ma le zone maggiormente colpite sono:
- spazi interdigitali
- inguine e ascelle
- prepuzio vagina area perianale
- cavità orale
La zona cutanea interessata (spazi interdigitali, inguine, ascelle) si presenta gonfia, calda e dolente; successivamente si sviluppa un ascesso che fistolizza con conseguente fuoriuscita di pus.
Questi casi spesso non si risolvono con la semplice terapia antibiotica ma diventa necessario esplorare la fistola. In questi casi, è di comune impiego l’utilizzo dell’ecografia che permette una più’ corretta individuazione del forasacco al fine di agevolare la sua asportazione.
Quando il forasacco si localizza a livello vaginale comparira’ scolo vulvare da mucoso a mucopurulento a volte striato di sangue. In questo caso, per individuare il forasacco bisognerà avvalersi del vaginoscopio tradizionale o dell’endoscopia. Più raramente si può creare una fistola para rettale secondaria alla migrazione del forasacco all’interno della vagina.
A livello prepuziale si potrà osservare tumefazione del pene calda dolente seguita da ascesso e fistole, oppure solo scolo purulento prepuziale.
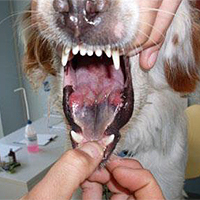
A livello di cavità orale i forasacchi possono incunearsi a livello gengivale o a livello tonsillare. Possono dare aumento della salivazione, anche maleodorante, alitosi intensa, difficoltà nella prensione del cibo, formazione di ascessi e difficoltà nella deglutizione.
ORECCHIE
La presenza all’interno dell’orecchio di un forasacco è estremamente fastidiosa e dolorosa. Il cane può manifestare scuotimento della testa improvviso e violento con possibile fuoriuscita di sangue dall’orecchio. Il forasacco va rimosso il più velocemente possibile poiché ritardi nella sua rimozione potrebbero portare a insorgenza di otite purulenta e rottura del timpano. L’asportazione avviene sotto visualizzazione diretta. In presenza di eccessivo dolore o in caso di paziente molto stressato sarà necessaria la sedazione per poter rimuovere il forasacco in sicurezza.
OCCHI
Anche l’occhio può essere colpito dai forasacchi sia nel cane che nel gatto. A livello oculare i forasacchi si insinuano a livello del sacco congiuntivale o sotto la terza palpebra provocando una sintomatologia imponente già dopo qualche ora: occhio semichiuso o completamente chiuso, congiuntiva fortemente arrossata, lacrimazione, pus. Il forasacco deve essere prontamente individuato e rimosso per evitare gravi complicazioni tra cui ulcere corneali e perforazione oculare.
CAVITA’ NASALI
I cani di tutte le dimensioni annusando nei prati e sui marciapiedi possono inspirare in cavità nasale i forasacchi.
La sintomatologia è pressoché immediata con starnuti frequenti, ripetuti a raffica, spesso con arricciamento della narice colpita e a volte associati a perdita di sangue più o meno abbondante.
I forasacchi inalati possono essere a volte espulsi con gli starnuti, ma nella maggior parte dei casi questi devono essere rimossi in anestesia generale sotto visione diretta e preferibilmente in endoscopia. Questa tecnica consente infatti di esplorare a fondo tutta la cavita’ nasale permettendo di individuare con certezza i forasacchi e raggiungere anche quelli nascosti nella parte più profonda delle cavità nasali.2
Il forasacco entrato in cavità nasale migra? Sfatiamo questa leggenda metropolitana.
Il forasacco che entra in cavità nasale rimane in cavità nasale e si annida tra i turbinati. La mucosa di rivestimento dei turbinati risponde aumentando la produzione di muco che riduce così l’attrito del forasacco sulla mucosa stessa fino ad annullare i sintomi clinici. In questo caso, a distanza di qualche settimana dall’inalazione potranno comparire nuovi sintomi quali starnuti e scolo nasale, in quanto la presenza di un corpo estraneo cronico può’ favorire l’insorgenza di una rinite inizialmente batterica che potrebbe trasformarsi in una rinite micotica più tardivamente. Diventa quindi necessaria la valutazione delle cavità’ nasali in endoscopia.
TRACHEA E BRONCHI
I forasacchi che entrano in trachea e bronchi vengono inalati mentre il cane sta respirando o correndo a bocca aperta in prati o aree dove sono presenti forasacchi. Il sintomo principale è rappresentato da tosse improvvisa e violenta che successivamente può scomparire o diventare intermittente.
I corpi estranei inalati possono permanere all’interno del lume bronchiale portando a tosse di orgine meccanica-irritativa, formazione di un granuloma nel lume bronchiale per isolare il forasacco o portare a una bronchite localizzata purulenta. Il sintomo principale di un corpo estraneo cronico a livello bronchiale è tosse cronica ricorrente con o senza espettorato di muco/muco-pus.
E’ necessario intervenire tramite broncoscopia per rimuovere i forasacchi nell’albero bronchiale. Maggiore è la loro permanenza nell’albero bronchiale, maggiore diventa il rischio di sviluppo di complicazioni secondarie.
A volte i forasacchi che arrivano nelle basse vie respiratorie possono penetrare la parete bronchiale e iniziare a migrare causando sintomatologia molto grave come: ascessi polmonari, broncopolmoniti, pneumotorace (aria libera in torace), piotorace (presenza di pus in torace), tragitti fistolosi lungo il decorso del muscolo lunghissimo del dorso creando discospondilite (infezione dell’osso vertebrale) ed eventuali ascessi ricorrenti sulla parete del fianco e/o paravertebrali. In questi ultimi casi sarà utile l’esame TAC o un ecografia per poter individuare il forasacco e/o il suo tragitto. -FOTO E/O VIDEO-
Come posso prevenire l’ingresso dei forasacchi?
- Cercate di portare i vostri cani a passeggio in giardini con erba tagliata e raccolta
- Non fare correre i cani nei prati con erba alta o con spighe facilmente visibili
- Non permettete al cane di annusare dove sono presenti spighe visibili
- Usare le fascette proteggi orecchie nei cani con orecchie pendule
- Controllare il pelo dell’animale al rientro delle passeggiate, soprattutto a livello di spazi interdigitali, orecchio ascelle, inguine, regione perianale
- In caso di insorgenza di sintomi dopo essere stati in aree con presenza di spighe, portare prontamente il proprio animale a visita









Commenti recenti